- Lesines Básicas en Odontología.
domingo
Manejo odontológico del paciente con compromiso sistémico.
- Diabetes Mellitus.
- Obesidad.
Manejo odontológico:
Historia clinica:
Para recabar información de antecedentes patológicos personales de nuestro paciente con obesidad; ya que de presentarse alguna alteración sistémica como consecuencia de dicha obesidad el manejo odontológico será modificado.Interconsulta con el médico para conocer tratamiento farmacológico, así como tratamiento quirúrgico. Con nutriólogo para conocer su control nutricio. Con el psicólogo para conocer la modificación de hábitos alimenticios y estilo de vida.Ergonomia:En pacientes obesos o con sobrepeso debido a que no son compatibles con el equipo estándar que están diseñados para pacientes pequeños, se valorara la forma en que éste se encuentre más cómodo y no se estrese durante el tratamiento.Anestesia:Si el procedimiento es corto y sencillo, anestesia local. Procedimientos más largos y complicados, en un entorno hospitalario.Debido a que la respiración diafragmática esta reducida de por sí, se debe considerar al paciente con obesidad como un paciente con insuficiencia respiratoria, en que la presión del oxígeno arterial está cerca de su límite bajo.Los pacientes con obesidad tendrán un alto índice de caries asociado a hábitos de alimentación similares a alto riesgo de desarrollar enfermedades cardiovasculares. - Síndrome Metabólico. El Síndrome Metabólico (SM) representa un grupo de factores de riesgo cardiovascular relacionados que incluyen la obesidad central, resistencia a la insulina, perfil lipídico aterogénico y la hipertensión. Varias definiciones de SM existentes constan de unos componentes básicos, pero difieren en los criterios necesarios para diagnosticar el síndrome. Entre estas definiciones están la de la Organización Mundial de la Salud (OMS), la del Programa Nacional Estadounidense de Prevención del Colesterol – Panel de Tratamiento del Adulto (National Cholesterol Education Program Adult Treatment Panel III NCEP-ATP) y la de la Federación Internacional de Diabetes (IDF) las cuales son ampliamente aceptadas; destacándose esta última pues reconoció la necesidad de una herramienta simple y fácilmente aplicable para el diagnóstico del síndrome que pudiese ser utilizada universalmente. Es así como en el 2006, el grupo de consenso de la IDF propuso nuevos criterios (esencial y adicional) para la definición del SM, reconociéndose la identidad étnica y sus variaciones en la determinación de la obesidad y se centró en la predicción de enfermedad coronaria vascular y diabetes. Se tiene entonces al SM como una entidad que afecta a un estimado de 20 – 25% de la población mundial en general, siendo identificado como el jugador central en la creciente epidemia de enfermedades cardiovasculares y diabetes.
Biopsia y Citología exfoliativa.
- Biopsia.
Una biopsia es un procedimiento que extrae células o tejidos de su cuerpo. Un médico llamado patólogo examina las células o tejidos bajo un microscopio para verificar si hay daños o enfermedad. El patólogo también puede hacer otras pruebas a estas células.
Las biopsias pueden tomarse de cualquier parte del cuerpo. En la mayoría de los casos, una biopsia es la única prueba que puede indicar con seguridad si un área sospechosa tiene cáncer. Pero las biopsias se realizan por muchas otras razones también.
Hay diferentes tipos de biopsias. Una biopsia por punción extrae con una aguja el tejido desde el área comprometida. Otras biopsias que requieren cirugía.
Para mayor información dejo a continuación un enlace específicamente de Biopsia en Odontología como complemento de la información.
Anorexia y Bulimia.
- Anorexia
La anorexia nerviosa es un desorden alimenticio y psicológico a la vez. Esta condición va más allá del control del peso: el enfermo inicia un régimen alimenticio para perder peso hasta que esto se convierte en un símbolo de poder y control. De esta forma, el individuo llega al borde de la inanición con el objetivo de sentir dominio sobre su propio cuerpo. Esta obsesión es similar a una adicción a cualquier tipo de droga o sustancia. Hoy en día, se registran 4 casos de anorexia por cada mil personas.
Las características esenciales de este trastorno son la distorsión de la imagen corporal, sin reconocer el progreso de la delgadez y el sentimiento general de ineficacia personal. Al principio es sólo una cuestión de grados lo que diferencia a la anoréxica/o de los demás: ante un fracaso o siguiendo el consejo de una amiga surge el deseo de perder peso. Se ponen a dieta y se convierten en grandes expertas en el mundo de la dietética, siguiendo unas consignas mucho más duras y rígidas que las de sus amigas. Cuando las demás han dejado de hacer dieta, la persona con anorexia continúa.
La gente le dice que está muy flaca y a ella le encanta oírlo. Le gusta animarse a seguir perdiendo más peso aún. Comienza a desarrollar hábitos alimentarios particulares y rígidos: sólo come determinados alimentos en determinadas cantidades, parte la comida en pequeños trozos y la separa... Aunque tenga hambre es tal el miedo a dejarse llevar que siente la necesidad de mitigar sus efectos y evitar el aumento de peso bebiendo mucho agua, utilizando laxantes o vómitos o realizando una actividad física exagerada. Todas estas conductas anómalas se acentúan a medida que progresa la enfermedad, al igual que las complicaciones físicas: la inanición vuelve al organismo mucho más vulnerable a infecciones, problemas gastrointestinales o hipotermia. Se pierde la menstruación, el pelo se cae, la piel se seca y pierde color. A nivel psicológico aparecen síntomas de depresión, cambios de carácter y distorsión en la imagen corporal que suele ir acompañada de una negación del problema. Siguen viéndose gordas a pesar de estar escuálidas o siguen expresando una gran insatisfacción con su cuerpo y su imagen. Su cuerpo se ha convertido en la definición de su valía como personas y a pesar del estricto control que ejercen sobre él, siguen sin gustarse.
- Bulimia.
La palabra bulimia significa hambre de buey y procede del griego boulimos (bous: buey; limos: hambre). Para las personas con bulimia, que afecta diez veces más a las mujeres que a los hombres, la comida es una adicción placentera y autodestructiva.
Es un desorden alimenticio. Esta enfermedad se caracteriza por episodios secretos de excesiva ingestión de alimentos, seguidos por métodos inapropiados para controlar el peso como el vómito autoinducido, el abuso de laxantes o diuréticos y la realización de ejercicios demasiado exigentes para el cuerpo. En un 70% de los casos este trastorno acompañado de anorexia (bulimarexia) y en un 30% se manifiesta como bulimia pura . La principal diferencia radica en que en la bulimarexia no sólo no hay adicción a los alimentos, sino que hay un rechazo expreso, intercalado de atracones esporádicos. El acceso de bulimia o atracón se inicia con una sensación de hambre voraz e incontenible, con preferencia por los dulces y otros alimentos de alto valor calórico. La frecuencia de los atracones es muy variada y los enfermos pueden darse varios en el mismo día durante varios días seguidos. Con los atracones suelen sobrepasar las 5.000 calorías diarias. Hay bulímicos que han llegado a superar en un día las 25.000 y alguno ha muerto por dilatación aguda de estómago. La bulimia está considerada como una enfermedad invisible porque puede pasar mucho tiempo sin que el entorno del enfermo la perciba.
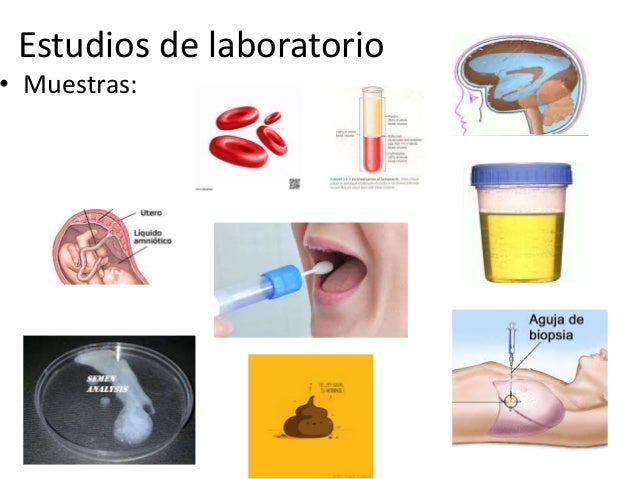
Estudios de laboratorio y gabinete.
o
Estudios de laboratorio: son aquellos en los que se examinan muestras de sangre, orina o tejidos o fluidos
corporales. Para realizarlos se puede usar equipo especializado y células o animales para
determinar si un medicamento, procedimiento o tratamiento tiene posibilidades
de ser útil para los seres humanos. Por ejemplo: ∞
Hemograma completo
∞
Panel básico metabólico: Electrolitos, glucosa,
nitrógeno de urea, creatinina.
o
Estudios de gabinete: Son aquellos estudios en los que se
necesita de un aparato específico en el que nos da como resultado una imagen,
deben ser realizados por un especialista o personal autorizado y capacitado
para cada una. A diferencia de los estudios de laboratorio, estos no requieren
de muestras de fluidos o tejidos. Por ejemplo: ∞
Electroencefalografía.
Historia Clínica
La historia clínica es una valoración del estado médico que incluye un relato escrito o verbal de la patología que se va a tratar del paciente junto con un episodio biográfico médico del paciente. Normalmente está ordenada cronológicamente, y debe ser clara, legible, precisa, tener máxima fidelidad con lo explicado por el paciente.
Con este documento completo, expectante e imparcial que puede complementarse por un cuestionario, consentimiento informado y la ley de protección de datos firmado por el paciente nos aseguremos que los tratamientos de odontología que vamos a seguir a partir de ese momento se adecuan a las características del paciente.
La historia clínica es un documento vital tanto en el campo de la odontología. Tiene un papel principal como material de trabajo para los odontólogos ya que, a través de la comunicación con el paciente, recogen todos los datos necesarios para hacer una valoración anterior a la decisión en el plan de tratamiento, sea preventivo o curativo. La historia clínica contiene tres aspectos importantes: la anamnesis, exploración y pruebas complementarias.
En la anamnesis se recogen los datos de filiación, los relacionados con la historia general anterior, y la actitud, conocimiento y comportamiento sobre la salud oral.
Después de la anamnesis se realiza una exploración física detenida y meticulosa que consta de la inspección del paciente por parte del dentista.
 Esta incluirá la exploración de partes blandos y tejidos óseos (lebios, mejillas, amígdalas, pilares del paladar, lengua, suelo de la boca, paladar duro y blando, frenillos, encías), la exploración de la oclusión dentaria y hábitos negativos, la exploración dentaria correspondiente, que dónde se anotan los dientes presentes en la boca y las posibles caries que tengan.
A partir de ahí se realizan las pruebas complementarias de diagnóstico como la ortopantomografía que desembocarán hacia un tratamiento de odontología o no y finalmente se representará el juicio clínico final del caso.
Para que el examen sea completo y preciso el paciente debe colaborar con el odontólogo. Se trata de un cuestionario que va en beneficio del paciente ya que puede ayudarnos a prevenir una emergencia médica en el caso, por ejemplo, que el paciente sea alérgico a un tipo de material o de medicamento.
Por último, debemos tener constancia que la historia clínica es el único documento válido desde el punto de vista clínico y legal, por lo que interesa a ambas partes que éste se realice de forma correcta. También ayuda a entablar una relación personal con el paciente.
Esta incluirá la exploración de partes blandos y tejidos óseos (lebios, mejillas, amígdalas, pilares del paladar, lengua, suelo de la boca, paladar duro y blando, frenillos, encías), la exploración de la oclusión dentaria y hábitos negativos, la exploración dentaria correspondiente, que dónde se anotan los dientes presentes en la boca y las posibles caries que tengan.
A partir de ahí se realizan las pruebas complementarias de diagnóstico como la ortopantomografía que desembocarán hacia un tratamiento de odontología o no y finalmente se representará el juicio clínico final del caso.
Para que el examen sea completo y preciso el paciente debe colaborar con el odontólogo. Se trata de un cuestionario que va en beneficio del paciente ya que puede ayudarnos a prevenir una emergencia médica en el caso, por ejemplo, que el paciente sea alérgico a un tipo de material o de medicamento.
Por último, debemos tener constancia que la historia clínica es el único documento válido desde el punto de vista clínico y legal, por lo que interesa a ambas partes que éste se realice de forma correcta. También ayuda a entablar una relación personal con el paciente.

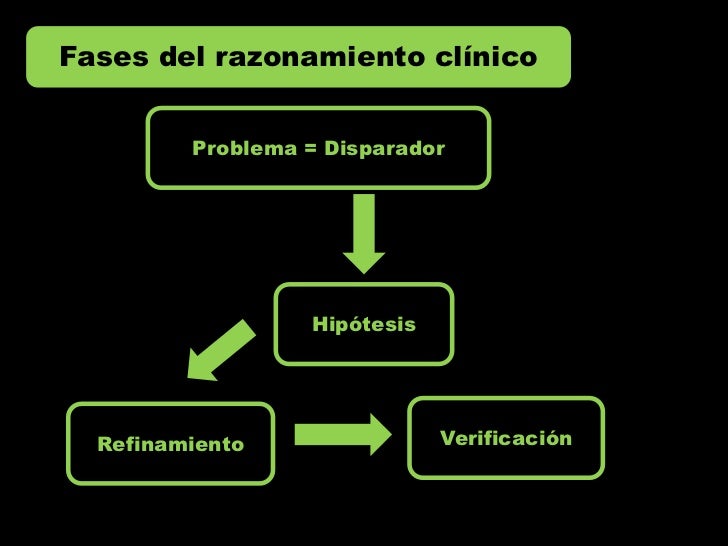
Razonamiento Clínico
El razonamiento clínico es la médula de la práctica médica. Además, en él confluyen el saber que la medicina detenta y aplica en un momento dado, el saber hacer que configura la actividad profesional, la capacidad de observación y reflexión del médico, su juicio integrativo y el o los problemas que conducen al paciente – individual o colectivo – a recurrir a un experto. Es decir, convergen todos y cada uno de los aspectos constitutivos de la práctica médica.Sin embargo, ante y no obstante este desolador paisaje, nos enfrentamos con el hecho de que el razonamiento clínico ha sido y sigue siendo la base de toma de decisiones que afectan la vida misma y la calidad de vida futura de los pacientes y que, como quiera que sea, ha dirigido el curso de los diagnósticos y tratamientos en todos los tiempos y latitudes. Detengámonos a considerar algunos de los aspectos que han sido propios del razonamiento clínicos en diferentes épocas y culturas a fin de buscar elementos comunes que nos permitan inferir cuáles rasgos y orientaciones pueden sernos útiles en el momento actual y qué posibilidades de validez a futuro pudieran ofrecer.
El médico debe de ejercitar su racionalidad y ponerla en juego a fin de develar los secretos de los procesos naturales, ya que la naturaleza, a la que él mismo pertenece y en cuyos procesos participa, es inteligente e inteligible. De tal modo se establecen un fundamento y un método. Un fundamento filosófico en el sentido de establecer un marco de referencia general a nivel de la consideración de la naturaleza como un orden (cosmos) sujeto a leyes autoimpuestas y racionales y un método, que es la observación de los fenómenos naturales con la garantía de que un correcto ejercicio de la razón garantiza la detección de leyes naturales. Entonces, un médico podrá “...decir los antecedentes de la enfermedad, conocer el estado presente, predecir los acontecimientos futuros... a través de la utilización de sus sentidos y de la correlación de los datos obtenidos con criterios de carácter general. Y es en este punto en donde la tradición hipocrática se enfrenta a las críticas que se han hecho en el siglo XX al juicio clínico, ya que no parte de la nada, sino de una teoría general que explica la naturaleza, a la enfermedad entendida como un fenómeno natural y que proporciona al experto los elementos de conocimiento y juicio que le permitirán fundamentar sus consideraciones diagnósticas y pronósticas. Así, ese mismo médico hipocrático afirmará que “...hace falta examinar, en los humores evacuados, las cocciones favorables, cuáles son y de dónde vienen, o los depósitos loables o críticos.
Método clínico
El método clínico o "proceso del diagnóstico" son los pasos ordenados que todo médico aplica en la búsqueda del diagnóstico en sus enfermos individuales.Pasos esenciales en su aplicación
- Formulación por el enfermo de sus quejas de salud.
- Obtención de la información necesaria (síntomas, signos y otros datos).
- Establecer las hipótesis diagnósticas presuntivas.
- Comprobación final, por intermedio de una contratación que, en la mayoría de las circunstancias, aunque no en todas, se realiza a través de análisis de laboratorio, de cualquier tipo que sean.
Nombre de los Pasos del métodoLos 5 pasos o etapas del método se nombran:
- Formulación.
- Información.
- Hipótesis.
- Contratación.
- Comprobación.
En la antigüedadLa medicina clínica, surgió en los albores de la humanidad ligada a la enfermedad. Los aspectos de profilaxis y promoción de salud fueron entonces rudimentarios o inexistentes. La curación de la enfermedad fue su objetivo esencial. El alivio y el consuelo del paciente constituían medidas paliativas cuando la curación se tornaba imposible. La medicina era individual, pero ya desde entonces en esa individualidad los médicos discutían a qué dar prioridad, a la enfermedad o al enfermo.En la actualidadEn los tiempos de modernos, con el pensamiento de Virchow y sus contemporáneos, la medicina no es más que una ciencia social; la política no es más que medicina en gran escala; del movimiento obrero mundial y del pensamiento marxista-leninista, la concepción de la medicina como ciencia social, ligada a las tareas de la sociedad y las comunidades humanas, cobra supremacía. La salud se convierte en el objeto de la medicina, con sus objetivos de promover, prevenir y curar enfermedades y rehabilitar los enfermos. Esta tarea general, compleja, de garantizar la salud humana, es primordial y es el pivote de la medicina como ciencia, y de la Salud Pública.Todo médico debe tener la misma base teórica y conceptual de la medicina, pero a la hora de actuar lo hará muy en dependencia de la especialidad escogida. Actuará en un campo amplio: el médico de familia; más vinculado a los aspectos preventivos y profilácticos: los epidemiólogos e higienistas; más en estrecha vinculación con la curación de las enfermedades: los clínicos; y dentro de la actuación curativa, los médicos ligados a la técnica: radiólogos, patólogos, etc.La especialización en medicina es tema importante, cuyo conocimiento nos permite conocer concretamente la forma en que la humanidad ha abordado para su solución el problema de la salud-enfermedad en el individuo y en las colectividades humanas.Con estos antecedentes, podemos identificar dos grandes formas de ejercer la medicina: la medicina social y la medicina individual. De esta última y de su método, el método clínico, nos ocuparemos en los renglones siguientes.La profesión médica se considera como el empleo por parte de los médicos prácticos de los conocimientos científicos obtenidos por los investigadores médicos y los médicos investigadores en la solución de los problemas de salud de los individuos. La división de la medicina individual en dos partes: la ciencia médica para el laboratorio y la experimentación, y la práctica médica, como el arte para el trabajo clínico, es el resultado de una concepción que rompe la unidad de la medicina individual como ciencia y técnica, como teoría y práctica.No podemos estar de acuerdo los clínicos con esa visión estrecha de la medicina individual. El médico práctico debe tratar de actuar científicamente. Emplea conocimientos médicos científicos, así como extramédicos, en su quehacer diario; posee un objeto de trabajo que a la vez es sujeto; posee el método clínico, como guía de su actividad. De trabajar científicamente los datos obtenidos pueden ser de gran valor en la ciencia médica.El valor incuestionable del uso del método científico se ha hecho universal y se considera necesario tenerlo en cuenta para las actividades cotidianas de la vida.Si la práctica médica, o la ciencia clínica, tuvieron como fundamento el método clínico, inclusive antes que existieran las peculiaridades que se derivan del progreso científico-técnico actual, no existen razones para su abandono o marginación. Todo lo contrario. El afianzamiento, el refinamiento y su desarrollo integral son indispensables para llenar las necesidades de la clínica, para el presente y para el futuro.Toda la práctica médica que no se oriente en el método clínico será ajena a la ciencia clínica y en gran parte responsable de la mala práctica médica.Comprender el valor y la importancia del método clínico en la práctica médica y luchar por su uso y aplicación apropiada es premisa de primer orden en la calidad de la atención médica individual que los médicos brindan a sus pacientes.
Suscribirse a:
Entradas (Atom)